پرتودرمانی حین عمل جراحی (IORT)
پرتودرمانی حین عمل جراحی (IORT) از جمله روشهایی است که اگرچه تاریخچه ای یکصد ساله دارد اما امروزه با پیشرفت تکنولوژی کاربرد آن رو به گسترش می باشد. در این روش در حین عمل جراحی و بعد از برداشتن تومور ( حتی گاهی از اوقات بافت تومور که غیر قابل جراحی می باشد) تحت پرتودرمانی قرار می گیرد. بدین ترتیب بافت هدف مستقیما در مقابل پرتوهای یونیزان قرار گرفته و حداقل تابش به بافت های سالم اطراف انتقال داده می شود که به همین علت این روش به رادیوتراپی دقیق(Precise Radiotherapy) مشهور می باشد. این روش که تلفیقی از دو روش جراحی و پرتودرمانی است از روشهای خاص پرتودرمانی بوده که در آن مقدار بالایی اشعه (10 تا 20 گری اشعه) در یک جلسه و در حین عمل جراحی در تومور یا بستر آن توزیع می گردد. روش رادیوتراپی حین عمل یا به طور خلاصه روش IORT با وجود اینکه یکی از روشهای سنتی در درمان سرطان محسوب می شود ولی هنوز به عنوان یک روش پیشرفته در مدیریت درمان بسیاری از بسترهای تومور به کار گرفته می شود.
این روش معمولا به صورت قسمتی از پروتکل درمان، که ممکن است همراه با دیگر روشها از قبیل شیمی درمانی یا رادیوتراپی با پرتو خارجی باشد، اجرا می شود. درمانهای ابتدایی، برای کوچک کردن تومور و به منظور برش ساده تر تومور صورت می گیرد. در برداشتن تومور به روش جراحی، معمولا تمام حجم تومور از ناحیه درمان خارج نمی شود و مقداری از سلولهای سرطانی در ناحیه درمان باقی می مانند. برای بهبود کنترل ناحیه ای درمان، یک مقدار دوز زیاد تابشی در طی عمل جراحی در آن ناحیه توزیع می شود. این در حالی است که همه و یا قسمت اعظم بافتهای حساس اطراف ناحیه درمان پوشیده شده و یا خارج از میدان تابش نگه داشته می شود.
رادیوتراپی داخلی یا براکی تراپی
برکی تراپی یک نوع درمان با اشعه است که برای معالجه سرطان به کار می رود. در براکی تراپی از یک نوع انرژی به نام تابش یونیزان برای کشتن سلولهای سرطانی وکوچک کردن تومور استفاده می شود.
برخلاف درمان با تابش خارجی(EBT) که در آن منبع تابش اشعه ایکس پر انرژی که در بیرون از بدن بیمار قرار می گیرد، براکی تراپی مستلزم قرارگیری مواد رادیواکتیو مستقیما داخل تومور ویا در مجاور آن است.
براکی تراپی که همچنین درمان تابش اشعه داخلی نیز نامیده می شود، به منظور تابش بیشتر اشعه برای درمان و معالجه نواحی کوچکتر تومور در زمان کمتر، در مقایسه با نوع درمان خارجی، توسط پزشک مورد استفاده قرار می گیرد.
براکی تراپی برای درمان سرطان سراسر بدن کاربرد دارد که این، شامل موارد ذیل می باشد ؛
- پروستات
- سروگردن
- پوست
- پستان
- کیسه صفرا
- رحم
- واژن
- ریه
- رکتوم
- چشم
براکی تراپی به دو صورت موقت ودائمی به کار می رود:
برکی تراپی موقت : در این روش مواد رادیواکتیو داخل و یا نزدیک تومور به مقدار و زمان مشخص کار گذاشته و سپس برداشته می شوند. براکی تراپی موقت به دو صورت دوز-ریت بالا ودوز-ریت پایین تجویز می شود.
در براکی تراپی دوز-ریت بالا (HDR ) معمولاً بر روی بیماران سرپایی انجام می شود،گرچه برخی اوقات بیمارانی برای انجام چند براکی تراپی دوز-ریت بالا با استفاده از یک اپلیکاتور دربیمارستان بستری گردند.
در این روش در مدت کوتاهی با استفاده از دستگاه کنترل از راه دور، یک دوز مخصوصی از اشعه به تومور داده می شود.آخرین مرحله درمان فقط چند دقیقه طول می کشد، گرچه کل پروسیجر چندین ساعت طول میکشد. قبل از برداشتن تجهیزات و برگشت بیمار به منزل این مرحله ممکن است در طول روز چندین بار تکرار شود.بیماران ممکن است تا 10 بار مورد درمان با براکی تراپی HDR در طول یک هفته ویا بیشتر قرار گیرند.
در براکی تراپی با دوز-ریت پائین LDR نیز به بیمار به صورت پیوسته به مدت چند ساعت ویا چند روز اشعه داده می شود.در بیمارانی که به شیوه LDR براکی تراپی می شوند ، شب در بیمارستان اقامت دارند چونکه وسایل مربوطه تماماً در طول معالجه در جای مربوطه باقی می مانند.
در براکی تراپی به شیوه پالس دوز-ریت PDR درمان مشابه مورد قبلی انجام می شود اما در شیوه دوره ای (پالسی) معمولاً یک بار بیشتر در ساعت از شیوه پیوسته درمان صورت می گیرد.
ممکن است بیمار به تناوب به اتاق حفاظت درمان فرستاده شود که در آنجا دستگاه کنترل از راه دور وجود دارد ومواد رادیواکتیو در همان مکان در محل تومور جایگذاری شود.زمانی که شخصی وارد اتاق می شود به طور اتوماتیک مواد رادیواکتیو عقب کشیده می شوند واین زمانی است که درمان تمام شده باشد.
زمانی که درمان تمام شد، وسایل مربوطه از بیمار برداشته می شوند.
براکی تراپی دائمی: که کاشت دانه نیز نامیده می شود، مستلزم قرار دادن دانه ها یا قرص ها(به اندازه یک دانه برنج) در داخل و یا نزدیکی تومور و باقی ماندن آنها به صورت دائمی می باشد. بعد از چند هفته ویا چندماه، سطح رادیواکتیویته دانه های کاشته شده سرانجام کاهش و به حد ناچیزی می رسد. دانه های غیرفعال بدون هیچ گونه عوارض پایداری در در بدن بیمار باقی می مانند.
تله تراپی
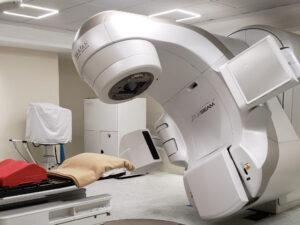
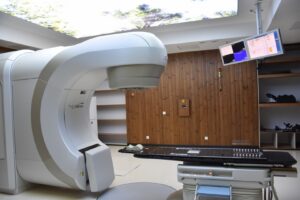
در این درمان پرتو از دستگاهی به سمت ناحیۀ تومورال ساطع می شود. این دستگاه بزرگ است و کمی سروصدا ممکن است داشته باشد. دستگاه بدن بیمار را لمس نمی کند، ولی دور او می چرخد، و در همین حالت از جهت های مختلف به بدن بیمار پرتو می تاباند.
رادیوتراپی یک درمان موضعی است، به این معنا که پرتو فقط به قسمت خاصی از بدن می تابد. به عنوان مثال، اگر بیماری به سرطان ریه دچار باشد پرتو فقط به قفسۀ سینه تابانیده می شود نه قسمت دیگری از بدن.
بیشتر افراد در هر روز از 5 روز در هفته از شنبه تا چهارشنبه درمان می شوند و درمان آنها بسته به نوع سرطان و هدف درمان از 2تا10 هفته طول می کشد. به فاصلۀ زمانی بین اولین تا آخرین جلسۀ رادیوتراپی یک کورس درمان گفته می شود.
رادیوتراپی گاهی در اندازه (دوز) های پایین تر دو بار در روز داده می شود( درمان هایپرفرَکشن). پزشک ممکن است در صورت این که تشخیص دهد که این درمان اثر بخشی بیشتری دارد آن را تجویز کند. هر چند ممکن است عوارض زودرس بیشتری داشته باشد ولی عوارض دیررس کمتری دارد.
بیشتر اوقات درمان رادیوتراپی به صورت سرپایی است. یعنی بیمار در کلینلک یا مراکز رادیوتراپی درمان می شود و دیگر نیازی نیست که بستری شود و می تواند به خانه برود.
قبل از رادیوتراپی بیمار با پزشک خود ملاقات می کند. در این ویزیت/ها، معاینه می شود، از او یک شرح حال گرفته می شود و گاهی باید تصویر برداری هم انجام دهد. ممکن است پزشک در مورد رادیوتراپی، مزایا و عوارض جانبی و کارهایی که بیمار باید حین و بعد از درمان انجام دهد را به او توضیح دهند. سپس بیمار می تواند انتخاب کند که تحت درمان قرار بگیرند یا خیر.
اگر بیمار قبول کند که رادیوتراپی شود، باید قبل از رادیوتراپی برایش نقشۀ درمانی طراحی شود. دراین طراحی:
- یک اُنکولوژیست (سرطان شناس) و رادیوتراپیست ناحیه که باید درمان شود را مشخص می کنند (فیلد درمانی). این ناحیه ای است که پرتودرمانی می شود. در این حالت از بیمار درخواست می شود که در حین عکس ساده یا سایر اسکن هایی که برای تعیین فیلد ممکن است انجام شود کاملاً بی حرکت باشد.
- بعد از آن، رادیوتراپیست برای مشخص کردن محل درمان، روی پوست علامت های کوچکی (تَتو یا جوهر) می گذارد. بیمار باید در طول رادیوتراپی این علامت ها را داشته باشد. رادیوتراپیست هر روز از آنها برای آن که از صحیح بودن وضعیت بدن بیمار اطمینان پیدا کند استفاده می کند. تتو ها به اندازۀ خال های بسیار کوچکی هستند و تا آخر عمر بیمار بر روی پوست باقی می مانند. علامت های جوهری با گذر زمان محو می شوند. بیمار باید مراقب باشد که آنها را برندارد و اگر کمرنگ یا محو شدند به رادیوتراپیست اطلاع دهد.
- ممکن است بیمار به قالب گیری از بدن احتیاج داشته باشد. این قالب پلاستیکی باعث می شود تا از حرکت بدن در حین درمان جلوگیری شود. هم چنین به تشخیص این که وضعیت بیمار به صورت همیشگی است کمک می کند.
- اگر سر بیمار باید رادیوتراپی شود، به ماسکی احتیاج پیدا خواهد کرد. ماسک دارای روزنه های زیادی است، و می توان نواحی چشم ها، بینی و دهان ماسک را برید. این ماسک به تختی که بیمار روی آن قرار دارد متصل می شود. ماسک از حرکت سر جلوگیری می کند و در نتیجه هر روز وضعیت سر بیمار یکسان است.
پس از طراحی درمان، بیمار آماده رادیوتراپی میشود. در حین رادیوتراپی بیمار باید لباس هایی لطیف و نخی و راحت بپوشد. او باید لباس هایی بپوشد که به راحتی بتواند آنها را به راحتی از تن خارج کند، چون نباید روی فیلد هنگام درمان لباس یا پوششی قرار داشته باشد. بهتر است لباس های چسبان، یقه بسته یا کمربند در نزدیکی منطقۀ درمانی نداشته باشد. همچنین بیمار نباید رو یا نزدیک سطح درمانی زیورآلات، باند، پودر، لوسیون یا دئودورانتی قرار دهد، و نباید قبل از درمان از صابون و شوینده های معطر استفاده کند.
هنگام درمان
- از بیمار خواسته می شود که ناحیۀ درمان را برهنه کند یا گان بپوشد.
- از او خواسته می شود به محل درمان برود.
- بسته به ناحیۀ تومورال، ممکن است برای درمان روی صندلی بنشیند یا روی تخت بخوابد. رادیوتراپیست به کمک قالب بدن بیمار و/یا علامت های روی پوست وضعیت بدن او را تنظیم می کند.
- ممکن است بیمار نورهای رنگی روی بدن و علامت های روی آن ببیند. این نورها بی خطر هستند و به درمانگر کمک می کنند تا هر روز بتواند وضعیت بدن بیمار را تنظیم کند.
- در حین درمان بیمار باید کاملاً ثابت و بی حرکت باشد. می تواند مانند همیشه نفس بکشدو نیازی نیست که نفس خود را حبس کند.
- رادیوتراپیست قبل از آن که درمان شروع شود اتاق را ترک می کند. او به اتاق کنترل می رود و بیمار را از طریق صفحۀ تلویزیونی تحت نظر قرار می دهد. به همین دلیل بیمار نباید احساس تنهایی کند. رادیوتراپیست می تواند صدای او را بشنود و با او از طریق بلندگوهای اتاق درمان گفتگو کند. اگر بیمار احساس ناراحتی یا بیماری کرد باید رادیوتراپیست را در جریان بگذارد. پرتو نه بویی دارد، نه شنیده می شود و نه دیده می شود.
درمان حدود 5-1دقیقه طول می کشد. اگر بیمار با IMRT درمان می شود، ممکن است درمانش بیشتر طول بکشد. درمان ممکن است در صورتی که نیاز به بازبینی وضعیت بدن بیمار باشد مدت بیشتری بیانجامد.
رادیوتراپی سیستمیک
پرتودرمانی سیستمیک گاهی برای درمان سرطان تیروئید و لنفوم غیرهوچکین بزرگسالان استفاده میشود و در آن از مواد رادیواکتیو مانند ید 131 و استرونتیوم 89 (نام یک ماده است) استفاده میکند.
دراین روش درمانی، موادرادیواکتیو به صورت مایع هستند، که به صورت مایعات نوشیدنی یا تزریقی به بدن بیمار وارد می شوند. گاهی هم این موتد درکپسولهای دارویی قرارداده می شوند و نهایتا این مواد بعد از نوشیدن یا بلعیدن و یا تزریق در سرتاسر بدن منتشرشده و وظیفه درمانی خود را انجام می دهند.
IMRT یا پرتودرمانی تنظیم شده
پرتودرمانی تنظیم شده یا IMRT یک نوع پیشرفتۀ رادیوتراپی سه بعدی کانفورمال (DCRT3) است. در آن از سخت افزار و نرم افزارهای پیشرفته ای استفاده می شود تا بتوان شکل و شدت پرتو تابانیده شده به نواحی مختلف درمانی را به خوبی تغییر داد. این، یکی از دقیق ترین شکل های پرتودرمانی خارجی است که موجود می باشد.
این روش نیز همانند DCRT3 ، تصاویر سی تی اسکن را به نرم افزار طراحی مرتبط می کند که باعث می شود بتوان نواحی سرطانی را به صورت سه بعدی مشاهده کرد. هر چند DCRT3 و IMRT در در الگوی و حجم پرتوی تابیده شده به بدن متفاوتند. در DCRT3 مرسوم، پزشکان الگوهای تابش پرتو را به کامپیوتر می دهند. در IMRT ، پزشک دوزهای خاصی که تومور و بافت های سالم اطراف باید بگیرند را تعیین می کنند. سپس تیم فیزیک از یک برنامۀ پیچیدۀ کامپیوتری برای ترسیم یک طراحی درمان مناسب دوزهایی که پزشک تعیین کرده است، استفاده می کنند. این فرآیند «طراحی معکوس درمان» نام دارد.
درمان با IMRT کمی طولانی تر از درام با DCRT3 است ولی در کل عوارض جانبی کمتری ایجاد می کند. در IMRT از همان شتابدهندۀ خطی درمانی که در DCRT3 مرسوم پرتوی ایکس آزاد می کنند استفاده می شود.
به عنوان یک ویژگی منحصر به خود،IMRT دارای کولیماتور چند برگی دینامیک multi-leaf collimators (DMLC)، دستگاهی کامپیوتری که از بیش از 120 لایۀ متحرک برای تطبیق شکل پرتو تابیده شده با تومور در هر زاویه ای درحالی که بافت های اطراف تا بیشترین حد ممکن حفظ می شوند، می باشد. DMLC کمک می کند تا دوز پرتو در یک زاویۀ خاص متفاوت باشد، به عبارت دیگر، می توان به گونه ای آن را تنظیم کرد که بعضی قسمت ها پرتوی بیشتری و بعضی قسمت ها پرتوی کمتری بگیرند. تکنیک های کمی قدیمی تر هم می تواند شکل پرتوی تابشی را تنظیم کنند اما فقط می توانند با یک دوز یکسان این پرتو را انتقال دهند. قابلیت تغییر در دوز پرتوی در DMLCها به کمک "پنجره های کشویی" که در طول هدف تومورال حرکت می کنند انجام می شود.
برای آن که بهتر بتوان عملکرد DMLCها را متوجه شد، می توان سر دوشی را با سوراخ های بسیار تصور کرد، و آب را به عنوان پرتو در نظر گرفت. رادیوتراپی استاندارد تنها اجازه می دهد که جریان یکنواخت آب از تمام سوراخ ها بیرون بیاید. ولی با DMLCها هر سوراخی در دوش را می توان حذف کرد یا استفاده کرد، یا به گونه ای تنظیم کرد که آب از هر قسمت با شدت های مختلف خارج شود. در رادیوتراپی هدف آن است که دوز مورد نظر تمام تومور را در بر بگیرد، در تکنیک جدید دقت این هدف بسیار بیشتر می شود.
روند درمان و عوارض جانبی IMRT مشابه DCRT3است.
رادیوتراپی سه بعدی کانفورمال(DCRT3 )
این نوع رادیوتراپی فرآیند پیچیده ای است که با خلق مجموعه ای از داده های سه بعدی از تومور و بافت های سالم آغاز می شود. بعد از آن، از این مجموعه برای ایجاد تصاویر سه بعدی کامپیوتری و طراحی نقشه های پیچیده استفاده می شود تا بتوان پرتو را به صورت متمرکز به تومور تابانید و بافت های سالم اطراف آن را حفظ نمود. در این روش در حالی که بافت های سالم اطراف اشعۀ کمتری می گیرند، می توان دوز بیشتری را به سلول های سرطانی رساند؛ در نتیجه، این تکنیک با عوارض جانبی کمتر، تومور را بیشتر تحت کنترل در می آورد.
از DCRT3 برای درمان تومورهایی که نزدیک به ارگان های حساس و حیاتی هستند، استفاده می شود. به عنوان مثال می توان از آن برای رساندن دوز مناسب به تومورهای سر و گردن استفاده کرد در حالی که میزان تابش به نخاع، عصب چشم و غدد بزاقی و سایر ارگان های مهم به نسبت تکنیک های پیشین، خیلی کمتر شده است.
شروع درمان باDCRT3 با یک شبیه سازی مجازی از بدن به کمک سی تی اسکن از ناحیۀ مورد نظر، است. این شبیه سازی مجازی، یک فایل ثابت دیجیتالی ایجاد می کند که تمام اجزای گروه می توانند برای طراحی یک درمان به صورت اختصاصی برای یک فرد به آن دسترسی داشته باشند.
بعد از آن، پزشک با نرم افزار مخصوص طراحی درمان، تصاویری که به کمک سی تی اسکن از ناحیۀ مورد نظر گرفته شده است را بررسی می کند، به این صورت می تواند ناحیۀ مورد نظر را به صورت سه بعدی مشاهده کند. با این قابلیت می توان در حالی که بافت های اطراف بهتر حفظ می شوند، شدت و جهت تابش پرتوها به تومور را با دقت بیشتری تعیین کرد. پزشکان این اطلاعات را وارد سیستمی که مسئول درمان است می کنند.
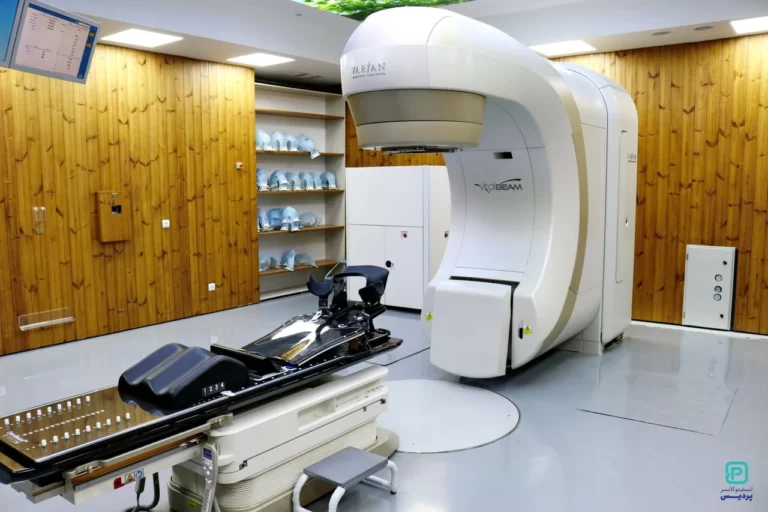
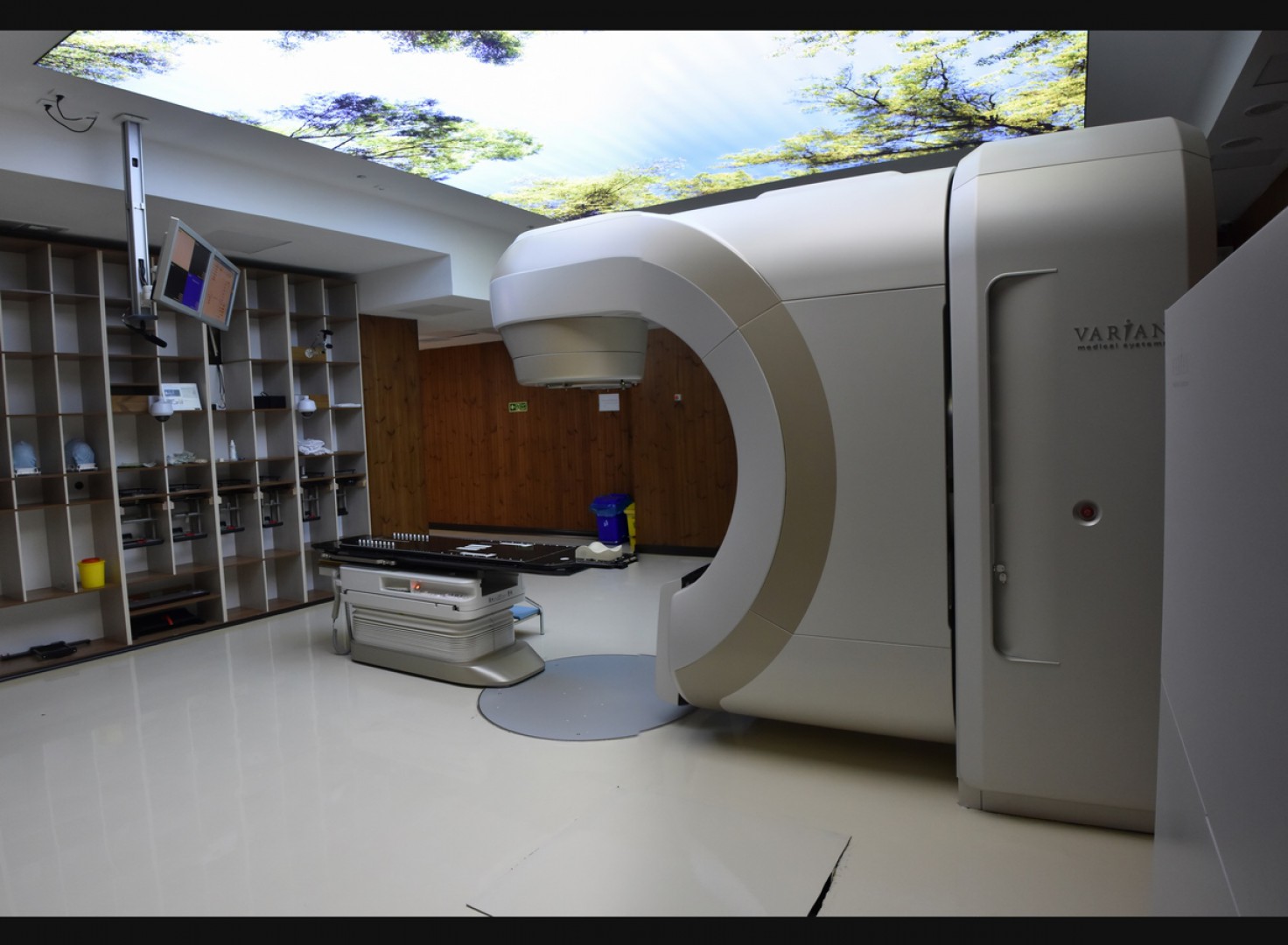
رادیوتراپی به کمک شتابدهنده های خطی درمانی، که در فواصل کوتاه از انرژی های زیاد برای شتاب دادن الکترون ها تا حدود سرعت نور استفاده می شود، انجام می شود. وقتی الکترون ها به حداکثر سرعت ممکن می رسند، با هدفی از جنس تنگستن برخورد می کنند، که در نتیجه این هدف باعث انتشار اشعۀ ایکس به صورت متمرکز به ناحیۀ مورد نظر می شود. وقتی پرتو وارد بافت های بدن انسان می شود یون های پر انرژی تولید می کند که برای هر دو دستۀ سلول های سرطانی و سالم کشنده هستند. سلول های سالم به مرور نسبت به آن سازگار می شوند ولی سلول های سرطانی نمی توانند با آن وفق پیدا کنند. علاوه بر آن، از آن جا که سلول های سرطانی نسبت به سلول های سالم سریعتر تقسیم و تکثیر می شوند، حساسیت بیشتری دارند. در نتیجه این درمان در جلسات متوالی انجام می شود تا در یک جلسه و با دوز زیاد که بسیار مخرب است.
بعد از انجام معاینات فیزیکی و گرفتن شرح حال، اُنکولوژیست برای هر بیمار درمان خاصی را در نظر می گیرد. اُنکولوژیست در ارتباط نزدیک با سایر پزشکان و افراد تیم مانند پرستار، فیزیسیست، دوزیمتریست و رادیوتراپیست می باشد. فیزیسیست و دوزیمتریست، چگونگی تنظیمات پرتو و میزان دزی که باید تابیده شود را طراحی می کنند.
در بیشتر موارد، DCRT3با یک جلسه ” شبیه سازیِ مجازی” که در حدود 90- 30 دقیقه طول می کشد آغاز می شود. این جلسه معمولاً شامل یک سی تی اسکن برای طراحی درمان، تهیۀ قالب های خاص برای ثابت و یکسان نگه داشتن بدن بیمار در تمام جلسات درمانی و قرار دادن تتو هایی رنگی به اندازۀ 3میلیمتر روی پوست به منظور کمک به تنظیم درمان رادیوتراپی روی ناحیۀ هدف می شود. در ادامۀ آن حدود 3 تا 7 روز طول می کشد تا تیم یک درمان را طراحی کند، بعد از آن ملاقاتی با بیمار صورت می گیرد تا درمان شروع شود.
یک درمان معمول رادیوتراپی در حدود 15 تا 30 دقیقه طول می کشد، هر چند ممکن است اولین جلسۀ درمان که همۀ موارد دوباره بررسی می شوند، کمی بیشتر طول بکشد. در اتاق درمان، رادیوتراپیست از علامت های روی پوست برای تعیین محل هدف درمان استفاده می کند. بدن بیمار روی تخت تنظیم می شود و گاهی از قالبی که در جلسۀ آمادگی درست شده است، استفاده می شود. بعد از آن رادیوتراپیست اتاق درمان را ترک می کند و دستگاه را روشن می کند. رادیوتراپیست، دستگاه را از یک اتاقِ فرمان روشن می کند، او در این اتاق می تواند بیمار را از طریق مانیتورهایی که وجود دارد ببیند و با او صحبت کند.
تابش پرتو بدون درد است، مانند زمانی است که بیمار تحت تصویربرداری با پرتوایکس قرار می گیرد. بیماران پرتو را نمی بینند، صدایی نمی شنوند و معمولاً چیزی احساس نمی کنند. اگر بیمار به هر دلیلی دچار ناراحتی یا مشکلی شود، رادیوتراپیست می تواند درمان را قطع کند.
رادیوتراپی معمولاً در جلسات کوتاه مدت در 5 جلسه در هفته به مدت 6 یا 7 هفته متوالی انجام می شود. دوز های کم و فواصل بین جلسات به سلول های سالم ناحیۀ درمانی کمک می کند تا بازسازی شوند. کل دوز درمانی و تعداد جلسات درمانی که بیمار نیاز دارد به اندازه و محل تومور، نوع تومور، سلامت کلی بیمار و سایر عوامل بستگی دارد.
مرکز انستیتو کانسر پردیس با دارا بودن امکانات و تجهیزات بروز و پیشرفته با روشهای رادیوتراپی سیستمیک ، IMRT یا پرتودرمانی تنظیم شده،رادیوتراپی سه بعدی کانفورمال(DCRT3 ) آماده ارائه خدمات به بیماران گرامی می باشد.







بدون دیدگاه