پرتودرمانی یکی از رایجترین و مؤثرترین روشهای درمان سرطان است که با استفاده از پرتوهای پرانرژی، سلولهای سرطانی را هدف قرار میدهد و از رشد و گسترش آنها جلوگیری میکند. بسیاری از بیماران هنگام شنیدن نام پرتودرمانی دچار نگرانی میشوند، در حالی که آشنایی با نحوه عملکرد، کاربردها و مزایای این روش میتواند دیدی روشنتر و آرامشبخشتر ایجاد کند. در این بخش، با پرتودرمانی و نقش آن در درمان بیماریهای مختلف بیشتر آشنا میشویم.
آنچه در ادامه خواهید خواند:
پرتودرمانی چگونه با سرطان مقابله میکند؟
پرتودرمانی یکی از مؤثرترین روشهای درمان سرطان است که با استفاده از پرتوهای پرانرژی مانند اشعه ایکس یا گاما، به DNA سلولهای سرطانی آسیب میزند و مانع رشد و تکثیر آنها میشود. در نتیجه، سلولهای سرطانی بهتدریج ضعیف شده و از بین میروند.
هدف اصلی این روش، نابودی حداکثری سلولهای سرطانی با کمترین آسیب به بافتهای سالم اطراف است. اگرچه ممکن است برخی سلولهای سالم نیز تحت تأثیر پرتو قرار گیرند، اما اغلب آنها توانایی ترمیم و بازسازی دارند و آسیبها معمولاً موقتی است.
پرتودرمانی میتواند بهتنهایی یا در کنار جراحی و شیمیدرمانی استفاده شود و حتی پس از جراحی، خطر بازگشت سرطان را کاهش دهد. با کمک تکنیکهای پیشرفته، پرتوها بهصورت دقیق و از زوایای مختلف به تومور تابانده میشوند تا بیشترین اثر درمانی و کمترین عارضه برای بافتهای سالم ایجاد شود.
“Radiation therapy is used in the treatment of about 50% of all cancer patients at some point during their disease, either to cure, control, or relieve symptoms.”
«پرتودرمانی در حدود ۵۰٪ از بیماران مبتلا به سرطان در طول دوره بیماری برای درمان، کنترل رشد تومور یا کاهش علائم مورد استفاده قرار میگیرد.»
منبع: cancer
بیشتر بدانید: تفاوت های شیمی درمانی و پرتو درمانی را بهتر بشناسید
اگر در جستجوی بهترین دکتر پرتودرمانی در شیراز و بهترین دکتر شیمی درمانی در شیراز هستید ما به شما انستیتو کانسر پردیس را معرفی می کنیم. در این مرکز کلیه خدمات درمانی مرتبط، با بهترین امکانات و تجهیزات توسط تیم پزشکان متخصص و نامی در جنوب کشور انجام می شود.
انواع پرتودرمانی؛ کدام روش برای شما مناسبتر است؟
برای بررسی انواع پرتو درمانی میتوان گفت به طور کلی سه نوع پرتو درمانی وجود دارد. پرتو درمانی داخلی، پرتو درمانی خارجی و پرتو درمانی سیستماتیک که در ادامه به توضیح هر یک می پردازیم.
پرتو درمانی خارجی
پرتو درمانی خارجی رایج ترین نوع پرتو درمانی است که در آن اشعه از دستگاهی که خارج از بدن قرار دارد به بافت و سلول سرطانی تابیده می شود که معمولا طی چند هفته و گاهی اوقات دو بار در روز به مدت چند هفته انجام می شود. زمان این نوع درمان نیز معمولا ۲۰ تا ۳۰ دقیقه است. از پرتودرمانی خارجی معمولا برای درمان بیماران سرپایی استفاده میشود و بیماران نیازی به بستری شدن در بیمارستان ندارند. پرتودرمانی خارجی انواع مختلفی از سرطان مانند سرطان سینه، مثانه، دهانه رحم، حنجره، ریه، پروستات و واژن را درمان می کند. بهعلاوه از پرتو درمانی خارجی برای کاهش درد یا بهبود مشکلات دیگر هنگام منتشر شدن سرطان از محل اولیه به قسمتهای دیگر بدن، استفاده می شود.
پرتو درمانی داخلی
پرتو درمانی داخلی یا براکی تراپی یک روش موضعی برای درمان سرطان است. در براکی تراپی منبع اشعه در داخل بافت تومور یا نزدیک به آن قرار می گیرد. گاهی اوقات برای مدتی در بدن می ماند و سپس برداشته می شود. در روش براکی تراپی درمان مختص به تومور است و بافتهای سالم اشعه ای دریافت نمی کنند. پرتو درمانی داخلی به صورت سرپایی یا بستری در بیمارستان انجام شود و در درمان سرطانهای سر و گردن، پستان، دهانه رحم، پروستات، کیسه صفرا، مری، چشم، ریه و… استفاده می شود. این روش معمولا همراه با سایر روشهای درمانی مانند رادیوتراپی خارجی، شیمیدرمانی و جراحی به کار گرفته میشود.
پرتو درمانی سیستمیک
پرتو درمانی داخلی با منبع مایع را پرتو درمانی سیستمیک می گویند. در پرتو درمانی سیستمیک، داروی رادیواکتیو از طریق حرکت در خون به بافتهای سرطانی می رسد وسلولهای سرطانی را از بین می برد.این داروی رادیواکتیو می تواند از طریق بلع و یا تزریق وریدی وارد بدن فرد بیمار شود. با این روش مایعات بدن بیمار مانند ادرار، عرق و بزاق قابلیت پرتودهی بلند مدت دارند. بنابراین احتیاط های خاصی برای افرادی که در تماس با بیمار هستند درنظر گرفته می شود.
عوامل زیادی در نوع پرتودرمانی اثر گذارند. این عوامل شامل:
- نوع سرطان
- سایز تومور
- مکان تومور در بدن
- سلامت کلی و تاریخچه پزشکی بیمار
- فاصله توده سرطانی تا بافت های سالم و حساس به تابش
شاید این مطلب برای شما مفید باشد: اقدامات قبل از پرتو درمانی
عملکرد و مکانیسم پرتودرمانی چگونه است؟
پرتودرمانی با وارد کردن آسیب مستقیم به DNA سلولهای تومورال، اثر درمانی خود را اعمال میکند. این آسیب از طریق دو نوع انرژی اصلی، یعنی فوتونها یا ذرات باردار ایجاد میشود و میتواند بهصورت یونیزاسیون مستقیم یا غیرمستقیم ساختار DNA را تحت تأثیر قرار دهد.
در پرتودرمانی با فوتون، پرتوها بیشتر از طریق تولید رادیکالهای آزاد عمل میکنند. این رادیکالها به DNA سلول آسیب رسانده و توانایی تقسیم و تکثیر آن را مختل میکنند. اگرچه سلولها میتوانند برخی آسیبهای تکرشتهای DNA را ترمیم کنند، اما آسیب به هر دو رشته DNA معمولاً غیرقابل جبران بوده و مهمترین عامل مرگ سلولی محسوب میشود.
سلولهای سرطانی که اغلب تمایز نیافته و شباهت زیادی به سلولهای بنیادی دارند، با سرعت بالاتری تکثیر میشوند و در عین حال، توانایی بسیار محدودی برای ترمیم آسیبهای DNA دارند. به همین دلیل، آسیب واردشده به DNA این سلولها در حین تقسیم به سلولهای جدید منتقل شده و در نهایت باعث مرگ سلولی یا کاهش چشمگیر سرعت رشد تومور میشود.
اهداف پرتودرمانی چیست؟
اهداف پرتودرمانی بسته به نوع تومور، محل درگیری، مرحله بیماری و وضعیت عمومی بیمار متفاوت است. رادیوتراپی میتواند با اهداف درمانی مختلفی مانند علاج کامل، درمان کمکی (ادجوونت)، درمان پیشازجراحی (نئوادجوونت) یا درمان تسکینی مورد استفاده قرار گیرد.
در برخی موارد خاص، پرتودرمانی بهصورت تابش به کل بدن (TBI) انجام میشود که معمولاً برای آمادهسازی بیماران پیش از پیوند مغز استخوان به کار میرود. همچنین براکیتراپی یکی از روشهای تخصصی پرتودرمانی است که در آن منبع پرتو مستقیماً داخل یا نزدیک ناحیه هدف قرار میگیرد. این روش باعث کاهش میزان آسیب به بافتهای سالم اطراف شده و در درمان سرطانهایی مانند پروستات، پستان، آندومتر و دهانه رحم کاربرد دارد.
پرتودرمانی تنها به درمان سرطان محدود نمیشود و در برخی بیماریهای غیربدخیم مانند نورالژی عصب سهقلو، آکوستیک نوروما، بیماریهای شدید چشمی مرتبط با تیروئید، پتریژیوم، سینوویت ویلوندولار رنگدانهای، پیشگیری از ایجاد اسکار کلوئیدی و استخوانسازی نابجا نیز استفاده شده است. با این حال، به دلیل خطرات احتمالی و افزایش ریسک سرطانهای ناشی از پرتو، استفاده از رادیوتراپی در بیماریهای غیربدخیم بهشدت محدود و کنترلشده انجام میشود.
مهمترین اهداف پرتودرمانی عبارتاند از:
- درمان یا کوچک کردن تومور در مراحل اولیه سرطان
- کاهش احتمال بازگشت (عود) سرطان پس از درمان
- کنترل و کاهش علائم سرطانهای پیشرفته
- درمان سرطانهای عودکننده
رادیاسیون اُنکولوژی شاخهای تخصصی از پزشکی است که به تجویز و مدیریت تابش درمانی میپردازد و با رادیولوژی که بر تصویربرداری و تشخیص تمرکز دارد، متفاوت است. پرتودرمانی میتواند با هدف درمان قطعی، افزایش طول عمر یا بهبود کیفیت زندگی انجام شود و اغلب بهصورت ترکیبی با جراحی، شیمیدرمانی، هورموندرمانی یا ایمونوتراپی به کار میرود. امروزه بسیاری از سرطانهای شایع را میتوان بهتنهایی یا بهصورت ترکیبی با پرتودرمانی درمان کرد.
درصد موفقیت پرتو درمانی چقدر است؟
پرتودرمانی یکی از روشهای مؤثر در درمان انواع سرطان است که میزان موفقیت آن به عوامل مختلفی بستگی دارد. نوع و مرحله سرطان، محل تومور، وضعیت سلامت عمومی بیمار و ترکیب پرتودرمانی با سایر روشهای درمانی مانند جراحی و شیمیدرمانی، همگی در نتیجه نهایی تأثیرگذار هستند.
در برخی سرطانها مانند سرطان پروستات و سرطان سر و گردن، پرتودرمانی میتواند درصد موفقیت بالایی داشته باشد و حتی منجر به بهبودی کامل شود. با این حال، در سرطانهای پیشرفتهتر، این روش بیشتر برای کنترل بیماری و کاهش علائم استفاده میشود. پزشک متخصص با بررسی شرایط بیمار، بهترین برنامه پرتودرمانی را برای افزایش اثربخشی آن تنظیم میکند.
آیا پرتو درمانی عوارضی هم دارد؟
پرتو درمانی انواع سرطان ها را به طور موثر درمان می کند اما مانند سایر روش های درمان عوارضی را بر جای می گذارد که بسته به نوع سرطان، دوز پرتو و سلامت عمومی فرد بیمار این عوارض متفاوت است. در ابتدا به این سوال می پردازیم که چرا پرتو درمانی عوارض ایجاد میکند؟
در بالا خواندیم که در پرتو درمانی علاوه بر سلول های سرطانی سلول های سالم نیز در معرض اشعه قرار می گیرند. عوارض پرتو درمانی ناشی از درمان بوسیله پرتو درمانی خارجی به همین علت اتفاق می افتد. البته باید به این توجه کرد که این عوارض در برخی از افراد بسیار کم یا حتی هیچ گونه عارضه ای مشاهده نمیشود اما برخی افراد این عوارض شدیدتر دیده می شود. برخی از عوارضی که در بدن بیماران مشاهده می شود عبارت است از:
- احساس ضعف و خستگی
- عوارض پوستی در منطقه درمان
- ریزش مو
- تهوع
- اسهال
یکی از محدودیتهای مهم پرتودرمانی با فوتون این است که بسیاری از تومورهای توپر با کمبود اکسیژن (هایپوکسی) مواجه هستند. این تومورها به دلیل خونرسانی ناکافی، محیطی کماکسیژن ایجاد میکنند که باعث میشود سلولهای سرطانی در برابر پرتو مقاومتر شوند. اکسیژن نقش مهمی در افزایش اثر پرتو دارد، زیرا با تولید رادیکالهای آزاد، آسیب به DNA سلولهای سرطانی را تشدید میکند. به همین دلیل، اکسیژن بهعنوان یک حساسکننده قوی به پرتو (Radiosensitizer) شناخته میشود.
مطالعات نشان دادهاند که سلولهای سرطانی در محیطهای هایپوکسیک میتوانند ۲ تا ۳ برابر مقاومتر از سلولهایی باشند که در محیط دارای اکسیژن کافی قرار دارند. برای غلبه بر این مشکل، تحقیقات گستردهای انجام شده است؛ از جمله استفاده از اکسیژن پرفشار (Hyperbaric Oxygen)، جایگزینهای خونی با ظرفیت حمل اکسیژن بالا، داروهای حساسکننده سلولهای هایپوکسیک مانند میزونیدازول و مترونیدازول و همچنین سایتوتوکسینهای هایپوکسیک مانند تیراپازامین.
در سالهای اخیر، توجه پژوهشگران به ترکیبات جدید افزایشدهنده اکسیژن مانند ترانس سدیم کروسِتینیت (TSC) جلب شده است که بهعنوان رادیوسنسیتایزرهای بالقوه در حال بررسی هستند و میتوانند اثربخشی پرتودرمانی را افزایش دهند.
در مقابل، ذرات باردار مانند پروتون، بورون، کربن و یونهای نئون، بهصورت مستقیم به DNA سلولهای سرطانی آسیب میزنند و اثر آنها وابسته به میزان اکسیژن بافت نیست. این ذرات عمدتاً با ایجاد شکست دو رشتهای DNA باعث مرگ سلولی میشوند. از آنجا که این ذرات سنگینتر هستند، پراکندگی کمتری در بافت دارند و پرتو بهصورت متمرکز روی تومور باقی میماند؛ در نتیجه، آسیب به بافتهای سالم اطراف به حداقل میرسد.
یکی از ویژگیهای فیزیکی مهم این ذرات، پیک براگ است که امکان هدفگیری بسیار دقیق تومور را فراهم میکند. بهعنوان مثال، در پروتونتراپی، میزان آسیب به بافتهای سالم اطراف تومور بسیار کمتر از پرتودرمانی با فوتون است. این مزیت باعث میشود درمان تومورهای واقع در نواحی حساس مانند سر و گردن با دقت بالاتر و عوارض جانبی کمتر انجام شود.
در نهایت، باید توجه داشت که تابش پرتو در کودکان با حساسیت بیشتری انجام میشود، زیرا بدن آنها در حال رشد است و بافتهای سالمشان آسیبپذیرتر هستند؛ به همین دلیل انتخاب روش پرتودرمانی مناسب در کودکان اهمیت ویژهای دارد.
دوزتراپی و پرتودرمانی در انستیتو کانسر پردیس شیراز
در طراحی و راهاندازی انستیتو کانسر پردیس شیراز، رویکردی کاملاً تخصصی و آیندهنگرانه بر پایه سه محور اصلی دنبال شده است:
- منابع زیرساختی (Facility Resource)
- منابع تجهیزات (Equipment Resource)
- منابع انسانی متخصص (Human Resource)
بر همین اساس، تمامی تجهیزات مورد نیاز برای اجرای چرخه کامل رادیوتراپی از مرحله تصویربرداری تا طراحی درمان و اجرای دقیق پرتودرمانی، از بهروزترین فناوریهای پزشکی دنیا تهیه و راهاندازی شدهاند. هدف از تجهیز این مرکز، جبران کمبودهای موجود در حوزه رادیوتراپی پیشرفته در کشور و جلوگیری از نیاز بیماران به مراجعه به مراکز درمانی خارج از کشور بوده است.
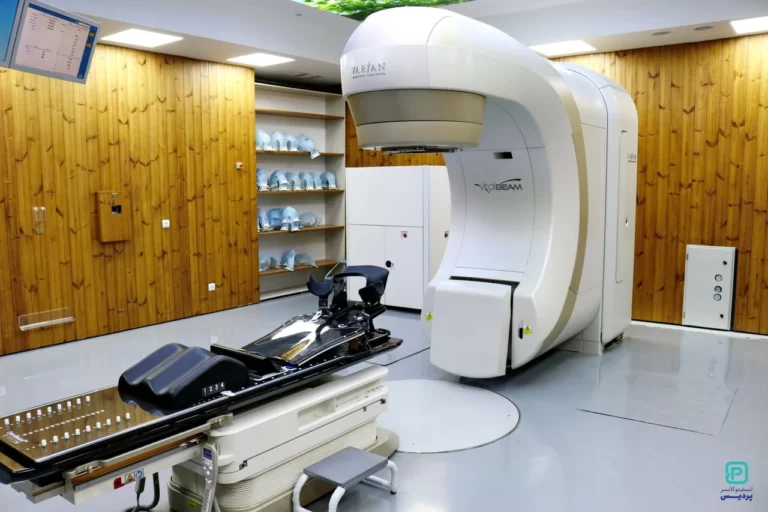
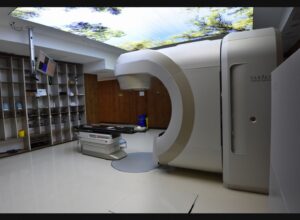
تجهیزات پیشرفته رادیوتراپی
انستیتو کانسر پردیس شیراز به مجموعهای کامل و مدرن از تجهیزات رادیوتراپی مجهز است که از معتبرترین برندهای بینالمللی تأمین شدهاند، از جمله:
- CT Simulator از برند Siemens آلمان
- دو دستگاه شتابدهنده خطی (Linac) پیشرفته از برند Varian آمریکا (مدل VitalBeam) با قابلیت اجرای تکنیکهای درمانی
3DCRT، IMRT و IGRT - سیستمهای تصویربرداری دقیق EPID و CBCT
- سیستمهای دوزیمتری مطلق و نسبی پیشرفته از برند PTW آلمان
- فانتومها و تجهیزات تخصصی کنترل کیفی از برندهای PTW آلمان و CIRS آمریکا
- سیستم Plan QA از برند Scandidos سوئد (Delta4) برای تأیید طرحهای درمانی IMRT
- سیستم پیشرفته طراحی درمان Eclipse (آخرین نسخه) از برند Varian آمریکا
- سیستم کامل فیکساتور بدن از برند Macromedics هلند
- سیستم مولدینگ فوتونی و الکترونی از برند ParScientific دانمارک
- سیستم مدیریت اطلاعات انکولوژی ARIA از برند Varian آمریکا بهعنوان OIS
- و کلیه تجهیزات جانبی مورد نیاز برای اجرای دقیق و ایمن درمان
طراحی معماری مبتنی بر گردش کار درمانی
معماری و ساخت فضاهای این مرکز بر اساس Workflow اجرایی رادیوتراپی انکولوژی انجام شده است. در طراحی این مجموعه تلاش شده تا تمامی فضاها بهصورت تخصصی، استاندارد و حرفهای متناسب با مراحل مختلف تشخیص، برنامهریزی و درمان بیماران آمادهسازی شوند تا روند درمان با حداکثر دقت، ایمنی و آرامش برای بیماران انجام گیرد.
جمعبندی
سرطان یکی از مهمترین عوامل مرگومیر در جهان است و شیوع آن در سالهای اخیر افزایش یافته است. پرتودرمانی بهعنوان یکی از روشهای مؤثر درمان سرطان، با هدف تخریب سلولهای سرطانی و حفظ بافتهای سالم بهتنهایی یا همراه با سایر روشهای درمانی به کار میرود. امروزه با استفاده از تجهیزات پیشرفته، دقت و اثربخشی این روش افزایش یافته است. انستیتو کانسر پردیس شیراز با بهرهگیری از فناوریهای نوین و تیم تخصصی، در مسیر تشخیص و درمان، همواره همراه بیماران است.
سؤالات متداول درباره پرتودرمانی
پرتودرمانی چیست؟
پرتودرمانی روشی برای درمان سرطان است که با استفاده از پرتوهای یونیزان، سلولهای سرطانی را تخریب یا رشد آنها را متوقف میکند.
آیا پرتودرمانی فقط برای سرطان استفاده میشود؟
خیر. علاوه بر سرطان، در برخی بیماریهای خوشخیم خاص نیز با احتیاط و شرایط ویژه استفاده میشود.
آیا پرتودرمانی به سلولهای سالم آسیب میزند؟
ممکن است برخی سلولهای سالم تحت تأثیر قرار گیرند، اما بیشتر آنها پس از پایان درمان بهبود مییابند.
پرتودرمانی بهتنهایی انجام میشود یا همراه با روشهای دیگر؟
بسته به نوع و مرحله سرطان، پرتودرمانی میتواند بهتنهایی یا همراه با جراحی، شیمیدرمانی یا هورموندرمانی انجام شود.
پرتودرمانی برای چه سرطانهایی کاربرد دارد؟
برای سرطانهایی مانند پستان، ریه، پروستات، مغز، معده، پوست، رحم، پانکراس، لنفوم و لوسمی کاربرد دارد.
آیا پرتودرمانی دردناک است؟
خیر. خود فرآیند پرتودرمانی بدون درد است، اما ممکن است عوارض جانبی موقتی ایجاد شود.
مدت زمان پرتودرمانی چقدر است؟
مدت درمان به نوع سرطان و برنامه درمانی بستگی دارد و ممکن است از چند جلسه تا چند هفته متغیر باشد.
آیا پرتودرمانی باعث بهبود کامل سرطان میشود؟
در بسیاری از موارد، بهویژه در تشخیص زودهنگام، پرتودرمانی میتواند بسیار مؤثر باشد و شانس بهبودی را افزایش دهد.








بدون دیدگاه